Hoogste tijd voor het adaptieve ziekenhuis
november 2020


Pandemie-proof door modulaire
aanpassingen en slimme technologie
Covid-19 heeft een grote impact op ons leven, de maatschappij en de zorg. Zoveel is duidelijk. Wij geloven niet dat de pandemie het leven zal blijven beheersen, maar Covid-19 heeft ons wel ruw wakker geschud: ziekenhuizen moeten flexibeler en stressbestendiger worden. Architectenbureau Wiegerinck en ingenieursbureau Deerns schetsen hoe het adaptieve ziekenhuis eruitziet. En ook hoe uw ziekenhuis financieel verantwoord en relatief eenvoudig ‘pandemie-proof’ kan worden.
Adaptief betekent simpelweg: een ziekenhuis zo inrichten dat besmette personen altijd kunnen worden opgevangen, met minimale gevolgen voor de reguliere zorg. Het doel van een adaptief ziekenhuis is dat een deel van het gebouw in een noodsituatie (een virus-uitbraak of chemische besmetting) snel en eenvoudig kan omschakelen naar crisisopvang. Want virussen zijn in een ziekenhuis een bedreiging voor kwetsbare patiënten en voor het personeel. De huidige coronamaatregelen blijken niet voldoende, dus zullen we ons nog meer moeten richten op fysieke en bouwkundige maatregelen. Kortom: hoe zou het adaptieve, pandemie-proof ziekenhuis eruit moeten zien?
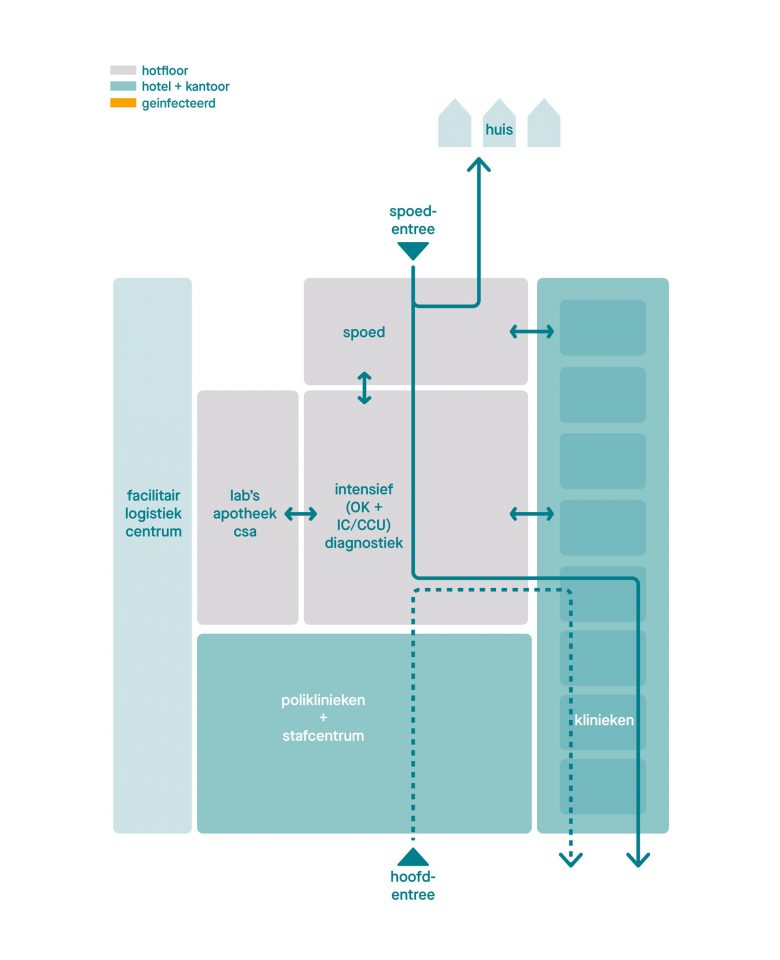
De ‘normale stand’. Het ziekenhuis kent een duidelijke scheiding van hotfloor en (poli)klinieken en kantoor. Functies zijn zo gepositioneerd dat looplijnen/stromen helder zijn.
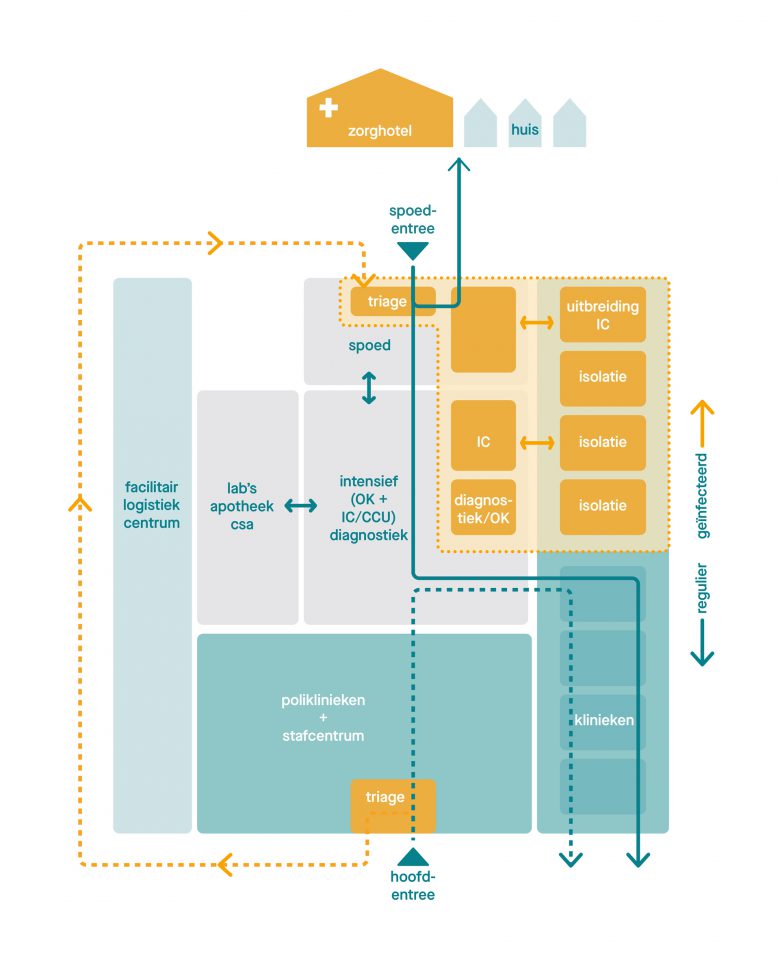
De ‘crisis-stand’. Een deel van het ziekenhuis wordt snel omgeschakeld, met een gesloten geïnfecteerd circuit en een noodziekenhuis. De reguliere zorg kan ongehinderd doordraaien.
Het ideaal
Het ultieme doel is natuurlijk om het ideale ziekenhuis te ontwerpen en te bouwen. Daarom bespreken we de oplossingen in dit artikel aan de hand van het ideale adaptieve ziekenhuis. Maar ook uw ziekenhuis kan met relatief eenvoudige ingrepen, en dus tegen aanvaardbare kosten, aanpasbaar en toekomstbestendig worden. Het adaptieve ziekenhuis kent de volgende bouwstenen:
- Creëren van een noodziekenhuis binnen het ziekenhuis
- Modulair ontwerpen
- Inzet smart building technology
- Meer gebruik van E-health.
Eén ziekenhuis, twee standen
In ons scenario kent een adaptief ziekenhuisgebouw twee ‘standen’. Een ‘normale stand’ en een ‘crisis-stand’. In de normale stand wordt de ziekenhuiszorg geleverd zoals we dat graag willen. In de ‘crisis-stand’ wordt acute specialistische zorg geleverd aan een bepaalde groep patiënten, waarbij de reguliere zorg zo min mogelijk wordt afgeschaald. Voor zover de personele capaciteit dat toelaat, uiteraard.
Modulair ontwerpen
De basisgedachte is dat op voorhand wordt bepaald welke zones in het gebouw in geval van nood direct aangepast en gecompartimenteerd kunnen worden. Om zo acuut veilige crisiszorg te kunnen leveren. De rest van het (iets kleiner geworden) ziekenhuis draait dan ongestoord verder. Deze modulaire bouwkundige en installatietechnische opzet zorgt dat crisiszorg en reguliere zorg naast elkaar plaats kunnen vinden. Feitelijk creëren we een zelfstandig, ‘instant’ noodziekenhuis binnen het grote ziekenhuis.
Noodziekenhuis binnen het ziekenhuis
Het noodziekenhuis binnen het ziekenhuis wordt bij een grootschalige uitbraak, zoals Covid-19, vrijwel direct operationeel. Het heeft een aparte ingang met triage, en vormt vanaf daar een gesloten circuit met een spoedafdeling, klinische bedden en een IC. Bovendien kan eventueel veilig gebruik worden gemaakt van een diagnostiekruimte en een OK. Vanuit de aparte triage-ingang gaat de patiënt óf terug naar huis, óf naar een zorghotel óf het ziekenhuis in. Bij ziekenhuisopname komt de patiënt in een gesluisd, gesepareerd deel van de SEH. Vanuit hier gaat men via een veilige route naar de IC of een van tevoren gealloceerde verpleegafdeling.
Snel meer of minder (IC-)bedden
Binnen zowel de IC als de speciale noodafdeling worden extra gesluisde deuren aangebracht, zodat het aantal bedden binnen een veilig compartiment uitgebreid of verminderd kan worden. Extra flexibiliteit komt bijvoorbeeld uit kamers die groot genoeg zijn om een tweede IC-bed te plaatsen. Een andere optie is om binnen de noodkliniek de kamers ‘acuity adaptable’ te maken, zodat die installatietechnisch volledig geschikt zijn voor crisiszorg. Denk hierbij aan voorzieningen om mobiele IC-pendels aan te sluiten. Maar ook aan het opwaarderen van het lokale ventilatiesysteem en beperkte uitbreiding van zowel het luchttransportsysteem als de centrale luchtvoorbehandeling.
Clustering klinieken
Patiënten die minder ernstig ziek zijn gaan via een veilig circuit en aparte lift naar een gesluisde, binnen het noodziekenhuis gelegen klinische afdeling. Ook hier is het van belang om de afdelingen modulair te ontwikkelen. Door die klinische afdeling modulair op te delen wordt het mogelijk om het noodziekenhuis trapsgewijs, per cluster, op te schalen.
In de scenario’s die wij hanteren zijn de meeste bouwkundige en technische maatregelen geïntegreerd in het ontwerp. Alleen de eerste klinische clusters worden licht over-gedimensioneerd. Ze hebben grotere kamers, meer technische aansluitingen en een eigen ‘besmet afval’ circuit. De brandwerende deuren hebben een dubbelfunctie als crisis-sluizen. Kortom, we ontwerpen zodanig dat alleen aanpassingen nodig zijn in het noodziekenhuis-gedeelte en niet het gehele ziekenhuisgebouw. Daardoor blijven extra investeringen en ingrepen tot een minimum beperkt. Het is een kwestie van anders ontwerpen en het hanteren van een ander ontsluitingssysteem.

Impressie van een familiekamer binnen het noodhospitaal voor waardig, veilig contact. De patiënt en de partners/familieleden in de aangrenzende ruimte kunnen elkaar zien en horen.
Menselijk contact
In het ideale ziekenhuis houden we ook rekening met de opvang van familie. Zodat we niet meer de schrijnende situaties uit de eerste coronagolf hoeven mee te maken. Ook in het interne noodziekenhuis moet er ruimte zijn voor waardig, maar veilig contact tussen patiënt, partners en familieleden. Zo is er een aparte ruimte waar visueel contact mogelijk is tussen de (mobiele) patiënt en diens naasten. Op de IC-afdeling is een ruimte aan de buitenkant van de gevel mogelijk een oplossing om fysiek toch dichtbij te zijn. Denk aan een galerij, waar mensen middels audio-ondersteuning contact kunnen leggen met de besmette patiënt. In een normale situatie kan deze buitenruimte ingezet worden voor bijvoorbeeld logistiek. Deze oplossing is onder andere succesvol toegepast in het universitaire ziekenhuis Skåne in Malmö (Zweden), dat speciaal is opgezet voor infectieziekten.
Ontlasten van het personeel
De afgelopen tijd werd het zorgpersoneel zwaar op de proef gesteld, met overbelasting en ziekteverzuim als gevolg. Een urgente aanleiding om samen te kijken naar ontwerpoplossingen die bewezen effectief zijn. Evidence-based design kan het zorgpersoneel ontlasten, zodat ze prettiger en daardoor efficiënter en effectiever kunnen werken. Decentrale verpleegposten en voorraden zijn nog steeds uitzondering in Nederlandse ziekenhuizen, maar het zijn bewezen effectieve oplossingen. Het beter ontwerpen van logistieke en facilitaire ondersteuning kan de druk op het zorgpersoneel zeker verlichten. Bovendien verdienen al die harde werkers onze aandacht. Bijvoorbeeld in de vorm van voldoende prettige (buiten)ruimte om te ontspannen en bij te komen. Zodat de mensen waar we zo trots op zijn onze aandacht ook echt voelen.
Uiteraard kan ook verdere digitalisering bijdragen aan een minder zware belasting van personeel. E-health kan helpen om de personeelsinzet te optimaliseren.
Installatietechniek aanpassen
Installatietechnische mogelijkheden kunnen veel bijdragen aan het adaptieve karakter van elk ziekenhuis. Een greep uit wat mogelijk is:
- De integrale toepassing van ‘smart building’ technologie kan de risico’s bij virus-uitbraken sterk terugdringen. Smart building betekent onder meer dat bezoekersstromen, logistiek en werkprocessen worden geoptimaliseerd en bijgestuurd op basis van real-time verzamelde data. Een ‘smart’ ziekenhuis gebruikt die gegevens om fouten te voorkomen en om bijvoorbeeld personele bezetting, energiegebruik en veiligheid te bewaken en te verbeteren.
- Smart building technologie verbetert de ‘patiëntreis’ van huis tot ziekenhuisafdeling. De patiënt ontvangt al voor vertrek naar het ziekenhuis real-time informatie over o.a. reistijd en de juiste route in het ziekenhuis.
- Met dynamische routeaanduiding worden besmette en niet-besmette bezoekersstromen van elkaar gescheiden.
- Een gescheiden buizenpostsysteem vanuit het noodziekenhuis verlaagt de druk op het logistieke apparaat en verkleint de kans op incidenten met besmet materiaal.
- Uit oogpunt van infectiepreventie kiezen voor een ‘all air’ luchtbehandelingssysteem (met 100% buitenlucht) of een ruim gedimensioneerd ventilatiesysteem, liefst in combinatie met een klimaatplafond.
- Alle technische voorzieningen worden, in verband met mogelijke nieuwe eisen in de toekomst, zowel centraal als op afdelingsniveau ruim gedimensioneerd.
- Het afzuigsysteem van de cohortafdeling wordt bij een calamiteit zodanig geschakeld dat de afvoerlucht direct naar buiten verdwijnt.
- Voor ernstig verzwakte patiënten kunnen extra beschermende voorzieningen worden overwogen, zoals separate afvoer van vuilwater en de toepassing van een terugstroombeveiliging en thermische desinfectie.
Hoe verder met úw ziekenhuis?
Ook in uw ziekenhuis leven ongetwijfeld de nodige vragen. Wat moeten we doen? Hoe kunnen we het ziekenhuis pandemie-proof maken? Welke investeringen zijn haalbaar en te rechtvaardigen?
De snelheid waarmee Covid-19 onze zorgverlening heeft ‘overgenomen’ en veranderd laat zien dat het belangrijk is om kritisch te kijken naar uw bestaande situatie. Niemand in de zorg wil ooit nog verrast worden door een grote uitbraak van een infectieziekte. In principe kunnen veel aspecten uit het geschetste ideale ziekenhuis ook geprojecteerd worden op uw ziekenhuis. Per gebouw zullen de aanpassingen natuurlijk verschillen.
Studie naar noodziekenhuis
Voor uw ziekenhuis kunnen wij, in nauw in overleg met u, de omvang en de situering aangeven van het ideale noodziekenhuis. Dit is een studie waarin de tweede entree – de SEH – bekeken wordt in relatie tot de plek voor IC (bedden) en de aparte verpleegafdeling binnen het noodziekenhuis. Het is dus zaak om eerst te zoeken naar een optimale voorlopige indeling en plattegrond, met het noodziekenhuis daarin geïntegreerd. Waarbij sommige functies binnen het ziekenhuis wellicht omgewisseld moeten worden om te zorgen dat de ‘besmette stromen’ autonoom kunnen bewegen. Een veilige routing is ten slotte cruciaal.
Technische aanpassingen bepalen
Installatietechnische mogelijkheden kunnen veel bijdragen aan het adaptieve karakter van elk ziekenhuis. Een greep uit wat mogelijk is:
- De integrale toepassing van ‘smart building’ technologie kan de risico’s bij virus-uitbraken sterk terugdringen. Smart building betekent onder meer dat bezoekersstromen, logistiek en werkprocessen worden geoptimaliseerd en bijgestuurd op basis van real-time verzamelde data. Een ‘smart’ ziekenhuis gebruikt die gegevens om fouten te voorkomen en om bijvoorbeeld personele bezetting, energiegebruik en veiligheid te bewaken en te verbeteren.
- Smart building technologie verbetert de ‘patiëntreis’ van huis tot ziekenhuisafdeling. De patiënt ontvangt al voor vertrek naar het ziekenhuis real-time informatie over o.a. reistijd en de juiste route in het ziekenhuis.
- Met dynamische routeaanduiding worden besmette en niet-besmette bezoekersstromen van elkaar gescheiden.
- Een gescheiden buizenpostsysteem vanuit het noodziekenhuis verlaagt de druk op het logistieke apparaat en verkleint de kans op incidenten met besmet materiaal.
- Uit oogpunt van infectiepreventie kiezen voor een ‘all air’ luchtbehandelingssysteem (met 100% buitenlucht) of een ruim gedimensioneerd ventilatiesysteem, liefst in combinatie met een klimaatplafond.
- Alle technische voorzieningen worden, in verband met mogelijke nieuwe eisen in de toekomst, zowel centraal als op afdelingsniveau ruim gedimensioneerd.
- Het afzuigsysteem van de cohortafdeling wordt bij een calamiteit zodanig geschakeld dat de afvoerlucht direct naar buiten verdwijnt.
- Voor ernstig verzwakte patiënten kunnen extra beschermende voorzieningen worden overwogen, zoals separate afvoer van vuilwater en de toepassing van een terugstroombeveiliging en thermische desinfectie.
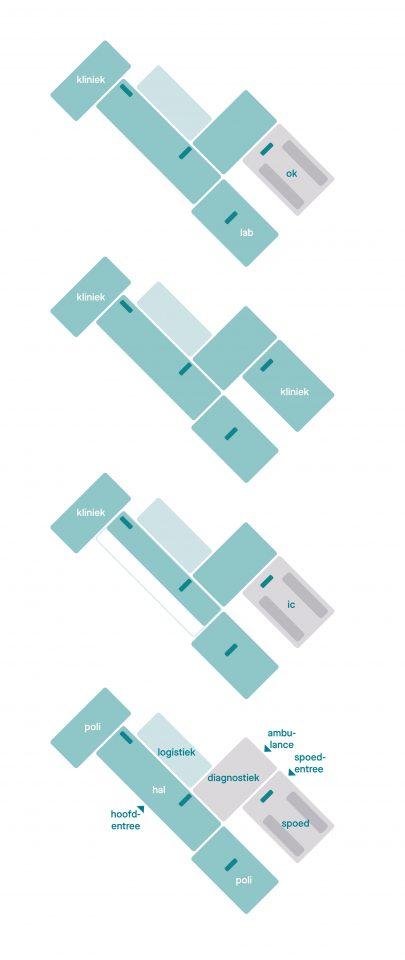
Schematische weergave van de zorgfaciliteiten binnen een ziekenhuis. Poliklinieken dichtbij de entree, een beddentoren en een gestapelde hotfloor met spoedingang.
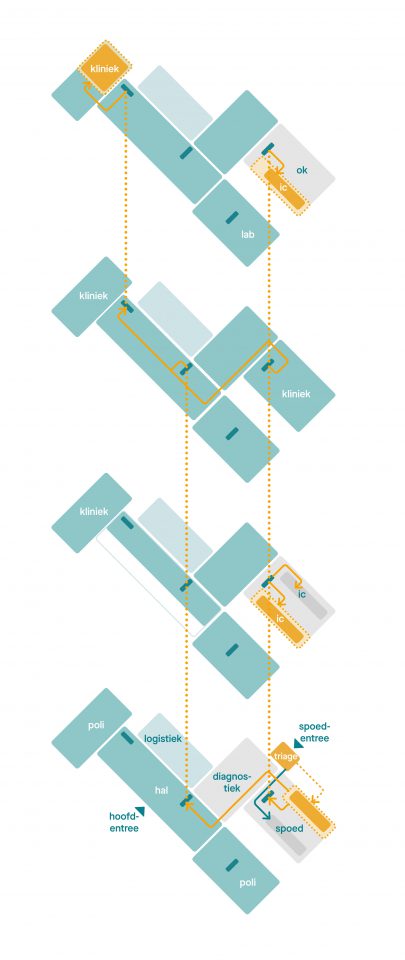
Tijdens de eerste coronagolf waren ad-hoc-aanpassingen nodig om acute zorg te kunnen verlenen. Zo ontstonden situaties waarin besmette patiënten door het hele ziekenhuis werden verspreid, wat de reguliere zorg ernstig hinderde.
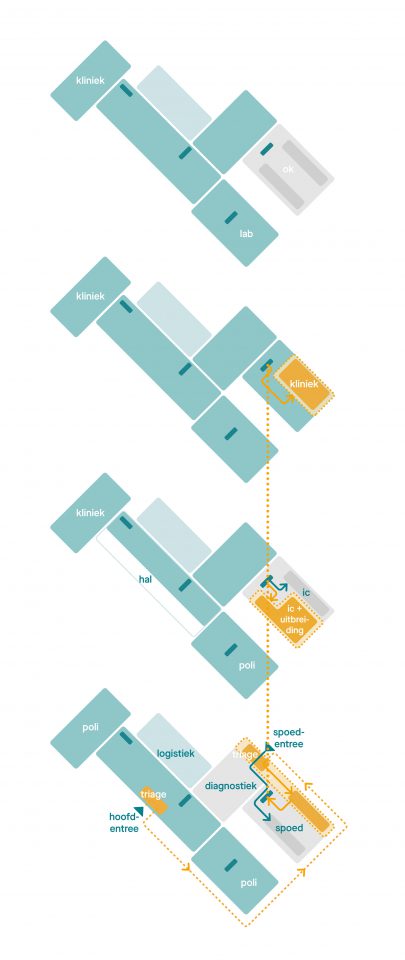
Door het uitwisselen van een beperkt aantal functies kan een compact noodziekenhuis gerealiseerd worden binnen elk bestaand ziekenhuis. Zo kan de reguliere zorg in crisissituaties ongehinderd doorgaan
Nu anticiperen
Covid-19 heeft ons de noodzaak van verandering laten zien. Ziekenhuizen moeten stressbestendiger worden, zodat er in het geval van een pandemie direct geschakeld kan worden zonder ad-hocoplossingen. Door nu te anticiperen op toekomstige virusziekten, investeert u automatisch in een doeltreffende oplossing voor vele andere ziekten en calamiteiten. Kortom, dit is het moment om na te gaan denken over de optimale indeling, routing, compartimentering en ventilatiesystemen, maar ook over het verder integreren van e-health en smart building technologie. Ook uw ziekenhuis kan tegen aanvaardbare kosten en met relatief beperkte ingrepen maximaal adaptief worden!
Dit artikel is ontstaan na de eerdere publicaties ‘Ziekenhuizen na Corona’ door Wiegerinck en ‘Aerogene verspreiding van SARS-CoV-2’ door Deerns. In dit gezamenlijke vervolg geven wij onze visie op het adaptieve ziekenhuis en geven we aan hoe dat eruit zou moeten zien. Op basis hiervan kunnen wij ziekenhuizen adviseren over hoe zij deze inzichten kunnen omzetten in een geïntegreerd bouwkundig en installatietechnisch plan.


