Hoe de beleving van patiënten het ziekenhuis meerwaarde geeft
mei 2026


Tijd voor een ruimer perspectief in het ontwerpproces
Elke zorgverlener wil graag goede zorg leveren en ieder mens wil graag goede zorg krijgen. Goede zorg draait om meer dan medische handelingen en technologie, dat weten we allemaal. Het is het samenspel van mensen, processen én de fysieke omgeving dat uiteindelijk de kwaliteit van de zorg bepaalt.
Maar hoe ervaart de patiënt de zorg eigenlijk? Hoe ‘weet’ je of de zorg die je krijgt daadwerkelijk goed is? Dat wordt sterk beïnvloed door je beleving. Door wat je ziet, hoort, ruikt, voelt en proeft – kortom, door onze zintuigelijke waarneming en de emoties die daarbij ontstaan.
Diverse onderzoeken laten het duidelijk zien: de omgeving waarin zorg wordt verleend heeft grote invloed op de gezondheid en het welbevinden van de patiënt. Als je ziek bent beleef je de ziekenhuisomgeving nu eenmaal anders dan gezonde mensen. Gevoelens van angst en onzekerheid zorgen bijvoorbeeld dat prikkels intenser binnenkomen. Een omgeving die angst en stress verlaagt stimuleert dan ook het herstel. Een goede omgeving en beleving hebben nog een bijkomend voordeel. Het zorgt dat de patiënten een ziekenhuis beter beoordelen en het eerder zullen aanraden aan anderen.
Als architecten geven wij elke dag ruimtelijk vorm aan het traject van diagnose, behandeling, genezing of verwerking en acceptatie. Toch vragen wij ons af of we met elkaar wel voldoende inzicht hebben in hoe patiënten het ziekenhuis daadwerkelijk ervaren. Dat roept een interessante, maar ook fundamentele vraag op:
Kunnen we betere ziekenhuizen ontwerpen door het perspectief van de patiënt meer te laten meewegen?
In dit onderzoeksverslag nemen we u graag mee in onze ideeën hierover. Met als doel de patiënt echt centraal te stellen, die zich gehoord te laten voelen en dat te borgen in het uiteindelijke ziekenhuisontwerp.

Procesgericht én patiëntgericht ontwerpen
Waar ziekenhuizen vroeger vooral procesmatig werden ontworpen, richten wij ons als zorgontwerpers al geruime tijd op het creëren van een integrale gebouwomgeving die de beleving van alle gebruikers positief beïnvloedt.
We erkennen de grote meerwaarde van een helende omgeving – niet alleen voor patiënten, maar ook voor zorgverleners en bezoekers. Natuurlijk blijven complexe logistiek, efficiënte werkprocessen en optimale routing van mens en apparatuur essentieel. Maar de vraag blijft: krijgt het perspectief van de patiënt hierin voldoende aandacht, of is er nog ruimte voor verbetering?
‘De patiënt centraal’
Het nog meer inzetten op patiëntgericht ontwerpen lijkt misschien een open deur. Elk ziekenhuis benadrukt tegenwoordig dat ‘de patiënt centraal staat’. Maar gebeurt dat ook in voldoende mate? is dat echt zo, als je kritisch durft te kijken? In de praktijk staat de patiënt niet zo centraal als we zouden willen. Wil je de patiënt nog meer centraal stellen, dan kun je grofweg twee wegen bewandelen.
- De patiënt staat centraal in het ontwerp en de processen worden hieromheen georganiseerd. Een voorbeeld van deze benadering is de zogenoemde Mamma-poli. Functies die normaal verspreid liggen over het ziekenhuis (beeldvorming, functie-onderzoeksruimten en spreekruimtes) worden hier geclusterd. Dit concept verlaagt de stress voor de patiënt en geeft een hogere patiënttevredenheid (diagnostiek in één dag, multidisciplinair), wat het ziekenhuis ten goede komt. Het is een strak gekaderd zorgproces dat een ‘zorgpad’ relatief eenvoudig maakt en leidt tot een innovatieve plattegrond zoals bijvoorbeeld in het Amphia ziekenhuis in Breda. Deze “One stop shop” strategie zie je steeds vaker toegepast worden, bijvoorbeeld op de afdeling Cardiologie in diverse ziekenhuizen, zoals het Spaarne Gasthuis of Tergooi MC.
- Het waardeoordeel van de patiënt is het uitgangspunt en daarop baseer je ontwerpbeslissingen. Een voorbeeld hiervan is de kinderadviesraad die bij verschillende ziekenhuizen meedenkt over elementen die de kinderen belangrijk vinden. Een ander voorbeeld is het Waardegedreven zorg concept dat de zorg probeert af te stemmen op de behoefte van de patiënt. Wij zien in de praktijk echter dat patiënten-input vaak minimaal wordt betrokken bij het ontwikkelen van het Programma van Eisen en daarmee beperkte invloed heeft op de richtinggevende besluiten.
Alles in samenhang bekijken
Een ziekenhuis is een complexe omgeving. Als architectenbureau werkzaam in de zorg, weten wij dat alles in goede samenhang moet worden bekeken. Er is een grote diversiteit aan patiënten en elke patiënt heeft een eigen zorgpad. Het voorbeeld van de Mamma-poli, waarbij zorgprocessen ingrijpend veranderd moesten worden, heeft ook impact op de zorgprofessional omdat het een andere manier van werken met zich meebrengt. Er spelen soms tegenstrijdige belangen. Toch geloven wij dat de belangen van patiënten en professionals verenigd kunnen worden in efficiënte, toekomstbestendige zorgprocessen en concepten.

Waardeoordeel patiënten meenemen in ontwerp
Als architect luisteren we uiteraard naar de gewenste zorgprocessen en die kunnen wij niet zomaar veranderen. Wij worden veelal in het ontwerpproces betrokken wanneer het Programma van Eisen al is opgesteld. Op dat moment is het soms moeilijk om de patiënt daarin nog voldoende centraal te stellen. In de reguliere ontwerpvergaderingen is er niet altijd plek voor directe inbreng vanuit de patiënt. Als architect benoemen wij dan wel de zaken die we vanuit onze ervaring en onderzoek kennen om de patiënt-beleving te borgen. Maar we hebben het gevoel dat dat niet altijd voldoende is. Dit is de reden dat we een alternatieve aanpak hebben ontwikkeld. Een aanpak waarin de stem van de patiënt doorklinkt: we verzamelen hun waardeoordelen en meningen en nemen deze kennis mee in het ontwerp.
Belangrijke bronnen als basis
Onze ontwerphouding rust op bewezen uitgangspunten en belangrijke bronnen. Zo maken we gebruik van ons bestaande onderzoek over Evidence Based Design en van kennis uit de omgevingspsychologie. Daarnaast kijken we goed naar een andere branche waarin wij werken: hospitality. Hoe wordt daar het waardeoordeel van gebruikers meegenomen in het ontwerpproces?
We kunnen leren van hospitality
Hospitality is bij uitstek een wereld waar (online) reviews een verschil kunnen maken tussen wel of niet succesvol zijn. Bij het hotelwezen is het woord hospitality een kernbegrip en wij zien dit ook steeds vaker als kernwaarde bij ziekenhuizen: gastvrijheid en een positieve bejegening. Hospitality draait om het creëren van een warm, gastvrij gevoel voor iedereen die een ruimte betreedt. Het reikt verder dan enkel het leveren van service; het gaat om het bewust inspelen op de behoeften en wensen van gasten. Door aandacht, persoonlijke benadering en oprechte zorg voldoe je niet alleen aan praktische of functionele verwachtingen, je overtreft ze.
Systematisch analyseren, dan (her)ontwerpen
Hotelketens ontwikkelen kennis door feedback van gasten systematisch te analyseren. Vervolgens krijgen ontwerpers de taak die te vertalen naar ruimtelijke ingrepen: van de positionering van het bed ten opzichte van het raam tot de akoestiek in gangen en lobby’s. Die aanpassingen zijn niet willekeurig, maar gebaseerd op gebruikerservaringen. Het hotelwezen laat zien hoe krachtig het is om ervaringen centraal te stellen in ontwerp- en servicekeuzes. Denken en verbeteren vanuit beleving biedt waardevolle lessen voor het ontwerpen van ziekenhuizen.
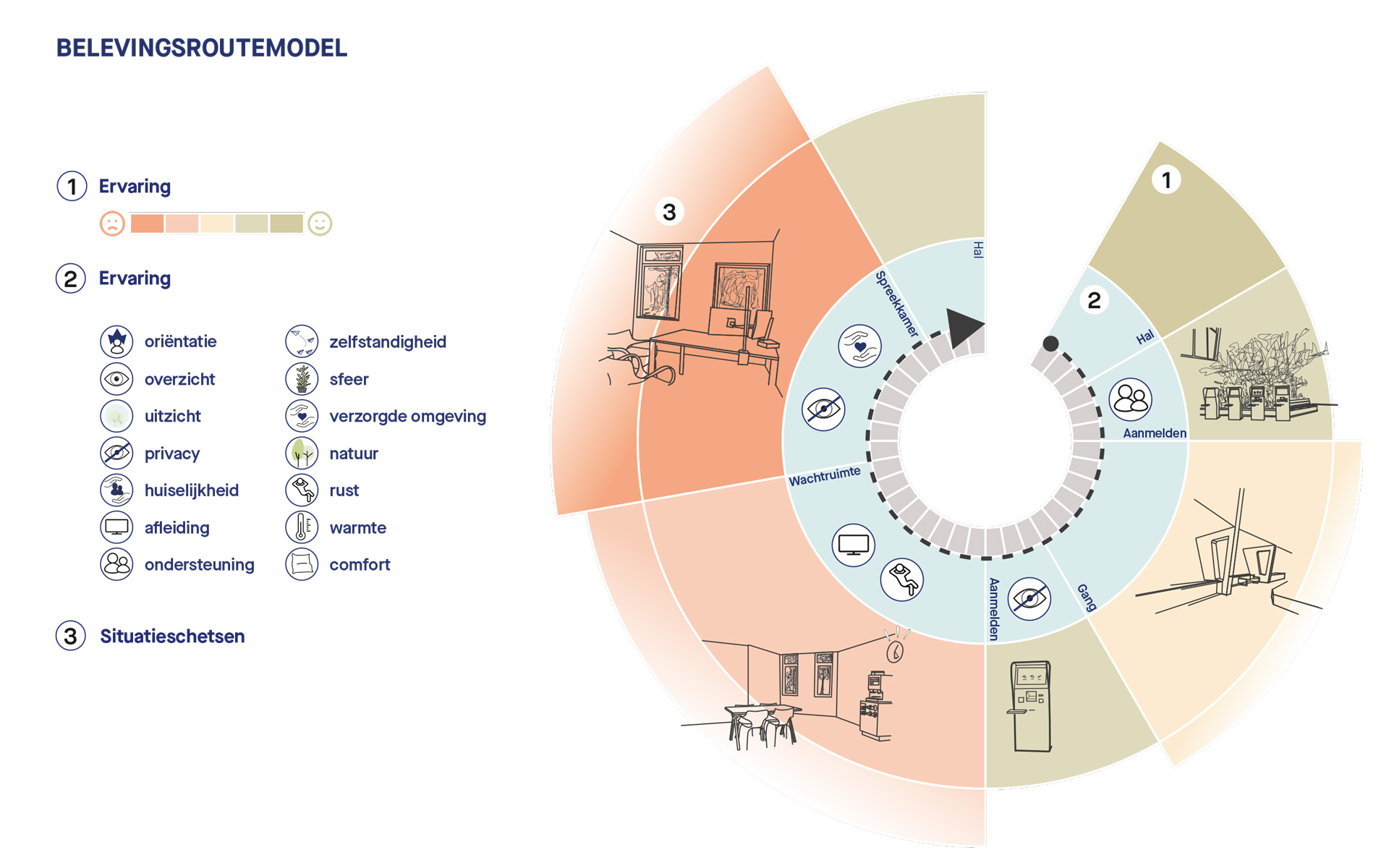
De Wiegerinck-benadering: ervaringen vertalen naar belevingsroute
In onze aanpak denken we vanuit een bepaalde patiëntengroep of specifiek zorgpad. Voor deze groep verzamelen we input bij een groep patiënten. Je kunt denken aan bijvoorbeeld een poliklinische patiënt die een functieonderzoek moet ondergaan, een patiënt die op de behandelafdeling voor een endoscopie komt of de geriatrische patiënt in zijn algemeenheid. Ze vullen op een gemakkelijke, laagdrempelige manier door middel van een vragenlijst hun zorgpad in, met informatie over route, duur en beleving; dit noemen we vervolgens een belevingsroute. Hier destilleren we de gemene deler uit en de opvallende afwijkingen voor deze groep. Die kunnen we vervolgens implementeren in het ontwerpproces en laten meewegen wanneer we belangrijke keuzes moeten maken.
Gestart met representatieve groep
Voor ons onderzoek hebben we een belevingsroute opgesteld aan de hand van interviews met meerdere diabetespatiënten. De diabetespatiënten zijn een grote representatieve groep chronische patiënten die regelmatig terug moet komen naar het ziekenhuis. Aan de hand van ons model hebben we hun ‘zorgpad’ door het ziekenhuis vastgelegd en zijn we dieper ingegaan op emoties, ervaringen en de beleving van ruimtelijke aspecten. Het resulteert in een belevingsroute die inzichten geeft in de volgorde van de bezochte ruimten, hoe lang een patiënt op een bepaalde plek verblijft, hoe de patiënt zich in deze ruimte voelt en hoe de ruimtelijke aspecten daarvan worden beleefd.
Het is essentieel dat de patiënt of diens familie zelf input levert, en niet dat dit door de zorgprofessional wordt ingevuld. Zo voorkomen we interpretaties die beïnvloed kunnen worden door uiteenlopende belangen.
Ontwikkeling van het model
Om de interviews gericht te kunnen verwerken hebben we een model van de belevingsroute ontwikkeld dat we door middel van een vragenlijst bij elk interview kunnen invullen. Zo groeit bij ons de kennisbank. Dit model kunnen we op maat inzetten bij projecten, tijdens workshops met patiënten en de output gebruiken gedurende het hele ontwerpproces, van Programma van Eisen tot en met gebruikersoverleggen. De daaruit voortkomende kennis en inzichten maken het mogelijk een beter passende omgeving te ontwerpen. Kortom, zo kunnen we bij specifieke opgaven het ziekenhuis maximaal ondersteunen.
Naast deze aanpak vinden wij het van grote waarde om al in de Programma van Eisen-fase een patiëntenraad actief te betrekken. Deze raad kan vanaf het begin fungeren als klankbord voor specifieke patiëntgerelateerde onderwerpen. Daarnaast zou het waardevol zijn om in de vroege ontwerpfasen vaker een afvaardiging van patiënten te consulteren over specifieke thema’s, bijvoorbeeld in de vorm van workshops.
Deze betrokkenheid kan waardevolle inzichten opleveren, onderbelichte onderwerpen onder de aandacht brengen en bijdragen aan een grotere tevredenheid over het eindresultaat. Daarnaast kan het zorgen voor begrip en inzicht in de afweging van belangen.
Kennis die we graag willen delen
Willen we serieus bijdragen aan vermindering van angst en stress bij patiënten? Willen we beter inspelen op hun gevoelens en ervaring in het ziekenhuis? Dan moeten we nog meer kennis hebben over de beleving van de patiënt en deze kennis verder integreren in het ontwerpproces. Om het perspectief van patiënten in de volle breedte scherp te krijgen willen we met ze in gesprek gaan over hun ervaringen en emoties in het ziekenhuis. Dat kan o.a. door onze ontwerpmethode waarmee je een belevingsroute uittekent. Daarna is het belangrijk om deze informatie te vertalen en ze een plek te geven in het ontwerpproces. We zijn inmiddels zelf gestart met het ophalen van deze informatie bij patiënten. Daardoor zal onze ‘body of evidence’ groeien. Een kennisbron die we graag met u willen delen, uitbreiden en toepassen!
Krachtig instrument in het hele ontwerpproces
De belevingsroutes hebben de potentie om als krachtig instrument te functioneren gedurende het héle ontwerpproces. Het kan van visie tot evaluatie gebruikt worden om de patiënt écht centraal te zetten en dat te borgen in het uiteindelijke ziekenhuisontwerp. De stem van de patiënt wordt zo niet alleen gehoord maar kan ook daadwerkelijk vertaald worden naar ruimtelijke keuzes, naar een patiëntgerichte en toekomstbestendige zorgomgeving. Dat maakt deze input van de patiënt zeer waardevol voor zowel ontwerpteams als opdrachtgevers.
Samen de beste zorg vormgeven
In elk ziekenhuis draait zorg om oprechte aandacht voor het welzijn van anderen.
Door een prettige, doordacht ontworpen omgeving te creëren, kunnen we de ervaring van patiënten merkbaar verbeteren. Evidence-Based Design laat zien dat zo’n omgeving angst en stress vermindert en daarmee het genezingsproces ondersteunt.
De belevingsroute helpt de essentie van zorg in beeld te brengen – gezien door de ogen van de patiënt. Samen met u willen we die stem van de patiënt een centrale plek geven in de vormgeving van de zorgomgeving. We hopen dat ons onderzoek u inspireert om samen verder te denken en het gesprek voort te zetten.


