De verpleegomgeving van morgen
mei 2021


Veranderingen waar elk ziekenhuis
een antwoord op moet vinden
De coronapandemie bracht veel zorgen over de zorg. In ziekenhuizen werd de inzet van personeel en hulpmiddelen een serieus pijnpunt. De pandemie komt bovenop alle technologische, demografische en maatschappelijke veranderingen die zich in hoog tempo voltrekken. We kunnen er gewoon niet meer omheen: ziekenhuizen moeten veerkrachtiger en flexibeler worden. Gelukkig zijn er voor elk ziekenhuis effectieve ruimtelijke oplossingen, maar die worden nog niet of nauwelijks doorgevoerd. Wiegerinck, al bijna 75 jaar architect voor de zorg, neemt u mee door de verpleegomgeving van morgen.
Aan de ene kant zien we het aantal opnames op verpleegafdelingen afnemen door nieuwe medische technieken en kennis. Voorheen volgde na behandeling vaak een opname, nu volstaat meestal een dagbehandeling of poliklinische zorg. Aan de andere kant zijn er duidelijke demografische ontwikkelingen: er worden steeds meer ernstig of chronisch zieke, oudere patiënten opgenomen. De vraag is: voldoet de standaard verpleegafdeling van vandaag aan de behoeften van deze patiënten?
Ruimte en gedrag zijn nauw met elkaar verweven.
Ruimte heeft invloed op hoe we denken, werken, bewegen en interacteren. Ruimte heeft dus ook invloed op output, zorgkwaliteit en efficiency. Zaken die juist in een ziekenhuis doorslaggevend zijn. Zorg en architectuur ontmoeten elkaar in de fysieke ruimte, om de zorgprocessen te verbeteren en ze efficiënter en effectiever te maken.
Drie componenten
Wiegerinck stelt een verpleegomgeving voor die bestaat uit drie componenten:
- Dagbehandeling
- Medium care verpleegomgeving
- Reactiverende verpleegafdeling
Door deze componenten, en bijbehorende patiënten-populaties, meer te onderscheiden ontstaat er ruimte voor een efficiënt gebruik van menskracht, technologie en vierkante meters. En dat komt de aandacht voor de patiënt en de zorgkwaliteit alleen maar ten goede.

Een dagbehandelingsruimte met een cubicle en privacy voor elke patiënt, plus ruimte voor familie
1. Dagbehandeling
Internationaal zien we dat de omgeving voor dagbehandeling steeds meer ruimte en aandacht krijgt nu een grote populatie soms ook ernstig zieke patiënten hier hun behandeling ondergaat. Deze patiënten krijgen in het ziekenhuis een eigen afdeling, met alle veiligheid, comfort en ruimte voor de steun van hun naasten. Daarnaast worden deze patiënten steeds vaker thuis behandeld door een verpleegkundige. De daarbij benodigde bewaking en monitoring maken in het ziekenhuis een ‘control room’ noodzakelijk, inclusief prettige werkplekken voor zorgprofessionals.
Voor dagbehandelingen zijn er straks geen grote institutionele zalen meer. In het ziekenhuis van de toekomst vinden dagbehandelingen plaats in ruimtes, waar elke patiënt in zijn eigen cubicle privacy heeft, met plek voor de familie.
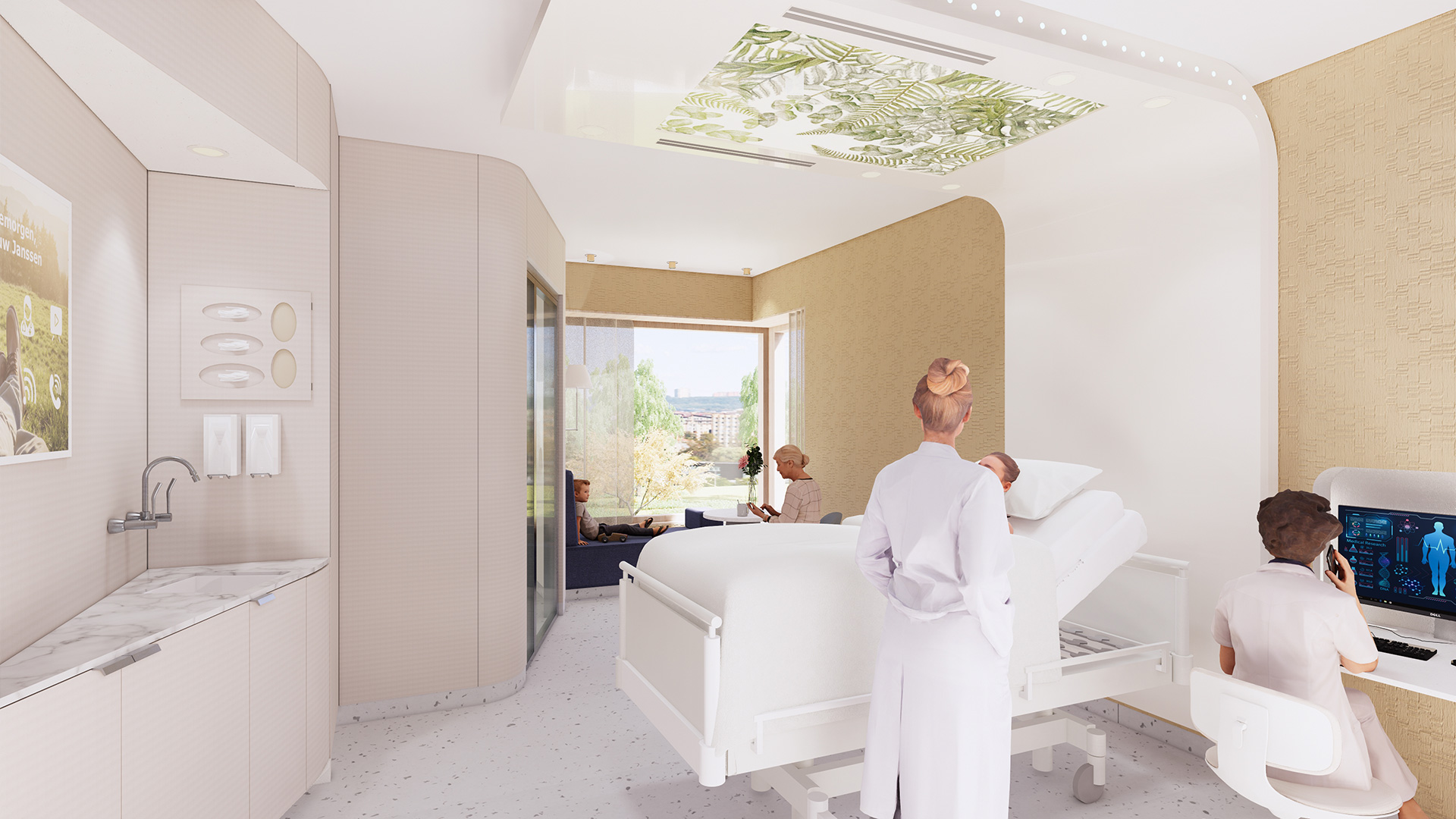
Een medium care kamer op de verpleegafdeling met rooming-in en met decentrale post/voorraden en technologie rondom bed
2. Medium Care verpleegomgeving
De medium care verpleegomgeving is optimaal ingericht op verzorging en herstel. Deze patiënten hebben intensieve zorg nodig omdat ze écht ziek in het ziekenhuis verblijven. Hun veiligheid en gezondheid staan voorop. In het ontwerp krijgt dit vorm door éénpersoonskamers, diverse ruimtes die het personeel ondersteunen en decentrale verpleegposten en voorraden.
Eénpersoonskamers vergroten zorgkwaliteit
In een éénpersoonskamer is een patiënt geïsoleerd vanaf opname tot ontslag. Dat heeft veel voordelen. Het risico op ziekenhuis- en wondinfecties neemt af en het aantal transfers wordt vrijwel tot nul gereduceerd, waardoor de kans op fouten afneemt. Bovendien slapen de patiënten significant beter en ervaren ze veel meer eigen regie en privacy. In een goed bemeten éénpersoonskamer is er bovendien plek voor interdisciplinair onderzoek en behandeling. Kortom, de zorg komt naar de patiënt toe, in plaats van andersom.
Ruimte voor familie(steun)
Een grotere kamer maak ook rooming-in mogelijk. De essentie van rooming-in is dat familie zich welkom voelt om lang(er) bij de patiënt te verblijven en hem of haar kan ondersteunen in het herstelproces. Het is bewezen dat patiënten in het hele traject van diagnose, behandeling en herstel baat hebben bij de aanwezigheid van een naaste. ‘Family centered care’ kan ook de zorgprofessionals ontlasten door dat een partner kleine taken overneemt en de communicatie tussen patiënt en zorgprofessional verbetert. Bovendien zorgt de aanwezigheid van een geliefde voor minder angst en stress. Een comfortabele stoel, een tafeltje waar je even kan werken, een aansluiting voor een device, een plek voor je jas – het hoort allemaal bij het helende rooming-in concept, dat momenteel nog in de kinderschoenen staat.
Ondersteunende technologie
Ook technologie kan een helende invloed hebben. Als een patiënt op een beeldscherm de tijd en het dagprogramma kan zien, neemt dat onzekerheid weg. Patiënten kunnen ook zelf de verlichting, hoeveelheid daglicht en beeldprojecties bepalen, wat een prettig gevoel van afleiding en controle geeft. En het gaat nog verder: patiënten kunnen hun eigen resultaten en vorderingen inzien, een videoconsult aanvragen met hun arts of therapeut praten of met patiënten die te maken hebben met dezelfde aandoening. Artsen gebruiken de schermen rondom het bed voor het bekijken van de status en patiëntengegevens, wat de zorgverlening aan het bed verbetert.
Meer werkplezier
Knelpunt in de zorg is de beschikbaarheid van goed personeel. Een ruimtelijk ontwerp dat de focus legt op prettig, effectief en efficiënt werken – op werkgeluk, kortom – is cruciaal om de juiste medewerkers aan te trekken en te behouden. Onderzoek laat ondubbelzinnig zien: hoe meer tijd verpleegkundigen hebben voor directe patiëntenzorg, hoe beter de gezondheidsuitkomsten en hoe groter het werkplezier. Digitale verslaglegging, een status inlezen, overdracht en zoeken naar benodigdheden vormen een forse aanslag op de tijd die de verpleging aan de patiënt kan besteden. Daarom pleit onderzoek voor decentrale verpleegpostenposten (bedside nursing) en decentrale voorraden op verpleegafdelingen.
Decentrale verpleegposten
Decentrale verpleegposten brengen de zorg weer dichtbij de patiënt. De lay-out van de patiëntenkamer is zo dat de verpleging de patiënten kan observeren zonder steeds de kamer in te hoeven lopen. De patiënt voelt zich veiliger als er regelmatig oogcontact is met de professional en zal minder vaak op de ‘zusterbel’ te drukken. Bijkomend voordeel van decentrale posten is dat een verpleegafdeling sneller en eenvoudiger kan opschalen in zorgzwaarte.
Voorraden ook decentraal
Door decentrale voorraden op de afdeling wordt de zorgprofessional ook logistiek ondersteund en zijn de benodigdheden altijd onder handbereik. In een gemiddelde verpleegomgeving loopt een verpleegkundige per dienst 5 tot 10 kilometer. Dat kan dus oplopen tot 2 uur lopen! Dat betekent niet alleen dat er minder tijd is per patiënt, het is vermoeiend en stress-verhogend. Robotisering zal steeds meer taken verlichten door automatische distributie van medische hulpmiddelen, afval, linnen, steriele goederen en voedsel. Patiënten merken daar niets van, omdat de robots zich via separate gangen en liften bewegen. Track & trace maakt inzichtelijk waar medische hulpmiddelen zich bevinden, wat nóg meer kostbare tijd bespaart.
Hubs voor samenwerking en ontspanning
Op de medium care verpleegomgeving bevinden zich verschillende ‘hubs’: ruimtes voor samenwerking én voor de nodige ontspanning. Zo zijn er overdrachtsruimten en plekken voor geconcentreerd computerwerk en privacy bij telefoneren. De zorg wordt verder gefaciliteerd doordat de artsen elkaar, ondanks drukke diensten, makkelijker kunnen treffen in centraal gelegen hubs. Het zorgpersoneel kan bijkomen in ontspannende ruimtes, met daglicht, uitzicht en liefst ook buitenruimte. Kortom, op de medium care verpleegomgeving heeft het verkorten van looplijnen, het creëren van zichtlijnen en goede werkruimten prioriteit.

Een reactiverende verpleegafdeling
3. Reactiverende verpleegomgeving
Ouderen en mensen met chronische ziektes doen een steeds groter beroep op de zorg. Ze hebben vaak een veel langere ligduur, doordat ze niet zomaar terug naar huis kunnen. En deze patiënten stellen ook andere eisen aan de omgeving. Voor deze grote groep is het van belang dat de verpleegomgeving angst vermindert en reactivering stimuleert. Dat laatste is essentieel, want gebrek aan activiteit leidt in veel gevallen tot gezondheidsschade. Oudere patiënten verliezen in korte tijd – en dan hebben we het over dagen – drie keer zo veel spiermassa als jongere patiënten. Hun herstel duurt veel langer (vaak maanden) en is vaak niet volledig. Het gevolg is minder zelfredzaamheid en een toename van de zorgkosten. Jaarlijks worden veel ouderen onnodig opnieuw opgenomen, terwijl dat voorkomen had kunnen worden.
Samen leven en bewegen
De reactiverende verpleegomgeving heeft meer het karakter van een zorghotel en zet aan tot maximaal bewegen. De hele dag op bed liggen is verleden tijd. Maaltijden worden niet langer op bed geserveerd, maar worden zelfstandig of gezamenlijk bereid in een centrale keuken op de afdeling. Al dan niet onder begeleiding van een diëtist, wanneer mensen een medisch noodzakelijk voedingspatroon moeten aanleren. Er wordt gezamenlijk gegeten aan grote tafels, waaraan je op andere momenten ook kunt lezen of een spelletje kunt spelen. Patiënten ontmoeten elkaar ook in comfortabele woonkamers waar ze tv kunnen kijken en bezoek kunnen ontvangen. Buitenruimtes zijn aanwezig en gemakkelijk toegankelijk.
Compacte beddenkamers
Op de reactiverende verpleegomgeving zijn de gemeenschappelijke ruimtes dus royaal, maar de beddenkamers juist vrij compact. Anders gezegd: het bed heeft zijn slaapfunctie teruggekregen en buiten de eigen kamer is veel ruimte voor activiteiten en herstel. De beddenkamers kamers zijn licht, wat de biologische klok van patiënten ten goede komt, en voorzien van domotica, die bijvoorbeeld valincidenten helpt verminderen. ‘Design for All’ is leidend in het ontwerp. Denk aan interieuroplossingen die valincidenten voorkomen of mensen met een visuele beperking ondersteunen.
Healing Environments
De verpleegafdeling van de toekomst biedt volop kansen voor het optimaal benutten van Evidence-Based Design (EBD). Ruimtelijk ontwerp dat wordt onderbouwd door wetenschappelijk onderzoek, op basis waarvan een aantoonbaar helende omgeving gecreëerd kan worden. In dit onderzoeksveld van healing environment wordt een directe relatie gelegd tussen één ruimtelijk element (iets dat wij met elkaar kunnen ontwerpen) en de positieve uitkomsten voor de patiënt, ongeacht de context. Deze ruimtelijke elementen hebben een positief effect op de gezondheid en het welbevinden van patiënten.
Elk ziekenhuis kan de stap maken
Door in te zetten op differentiatie binnen de standaard verpleegafdeling – dagbehandeling, medium care en reactivatie – zal zowel de zorgkwaliteit als het werkplezier significant toenemen. Medische hulpmiddelen en personeel kunnen efficiënter en effectiever worden ingezet, in een helende omgeving waar het welbevinden van de patiënt leidend is. De voorgestelde differentiatie kan in elk ziekenhuis worden doorgevoerd. Hoe precies, dat zal per ziekenhuis onderzocht moeten worden. Zeker is dat ook uw ziekenhuis de stap kan maken naar de verpleegomgeving van morgen.
De drie categorieën van EBD-onderzoek
- Verbeteren gezondheid van de patiëntDe patiënt wordt niet zieker in het ziekenhuis dan hij/zij bij opname was, o.a. door een afname van ziekenhuisinfecties, valincidenten en medische fouten.
- Verbeteren welbevinden van de patiëntAngst- en stressreductie, wat resulteert in kortere ligduur, minder medicijngebruik, beter slapen/eten/drinken, sociale steun, privacy & controle, positieve afleiding, minder negatieve emoties door lawaai/drukte/desoriëntatie.
- Verbeteren van efficiency/effectiviteit personeelMedewerkers die hun werk kunnen doen in een optimale omgeving leveren betere zorg. Denk aan o.a. een veilige en gezonde werkomgeving, zichtlijnen, standaardisatie, flexibiliteit, decentrale posten en voorraden.


